ようやくコロナも落ち着いてきて、緊急事態宣言も解除されました。
10月に入り、当院でもほとんどコロナ陽性の方を見ることはなくなっています。
ワクチンも行き渡りつつあり、重症者も大幅に減っているようです。
ウイルスの動きはまだわからないことも多くあり、日本よりワクチン接種が先行している他国でも、患者数が一旦極端に減った後にまた増加に転じてしまった国が多くあるようですので、やはり油断はできません。
とはいえ、ゼロリスクが必ずしも正しい戦略ではありません。
今だからこそ、羽目を外しすぎず、ちょうどいいくらいの感染対策をしながら、少しずつ経済を回すべき時期に来ているのかもしれませんね。
というわけで今回は、久しぶりに落ち着いてきたコロナから少し外れて、当院が診療しているメインターゲットの一つである、喘息について触れてみます。
なかでも、外来でよくあるご質問に「喘息の治療って、いつまで続けるんですか?」というのがあります。
今回はそのことについて考えてみたいと思います。
まずは喘息とはどんな病気か、考えてみたいと思います。
喘息は、ここにも書いた通り、慢性的に気管支に炎症が起きてしまうという病気です。
そして様々な悪化要因(花粉やダニなどのアレルギーや、天候、寒暖差、ストレスなどなど・・・)によって悪化します。
この炎症に対しては、基本的には吸入ステロイド薬を用い火消しにかかります。
ただ一方、それらの悪化要因がなくなると、薬がなくても症状が自然に軽くなることも少なくありません。
実際には「喘息が治った」わけではないのですが、この時患者さんはしばしば「喘息が治った」と思ってしまいます。
喘息は治ったわけではないので、ここで治療を止めてしまうと次に悪化要因にさらされたときに、当然また症状が悪化してしまいます。
ですので、悪化要因にさらされたときにも悪くならないように、治療を続けて悪化を防ぐ必要があるわけです。
そしてこれは、喘息になってしまう「体質」のために起きます。
「体質」というのはそう簡単には変えられないものです。
喘息「体質」が変わらない以上、喘息という病気は、基本的には一生付き合っていかなければならないものとなります。ですので、治療は基本的には続けて頂くのが「正解」です。
よく考えるとこれは、治療を続けることで悪化を食い止めている高血圧や糖尿病などの病気と、本質的には同じな訳です。
ところが喘息は、高血圧、糖尿病などと比べ、患者さんが途中で治療を止めてしまいやすい病気でもあります。
どちらも、治療を続けることで悪化を食い止める「慢性疾患」であるのに、です。
血圧の薬に比べ、喘息の薬は実際に服用されている率が半分以下になってしまうデータもあります。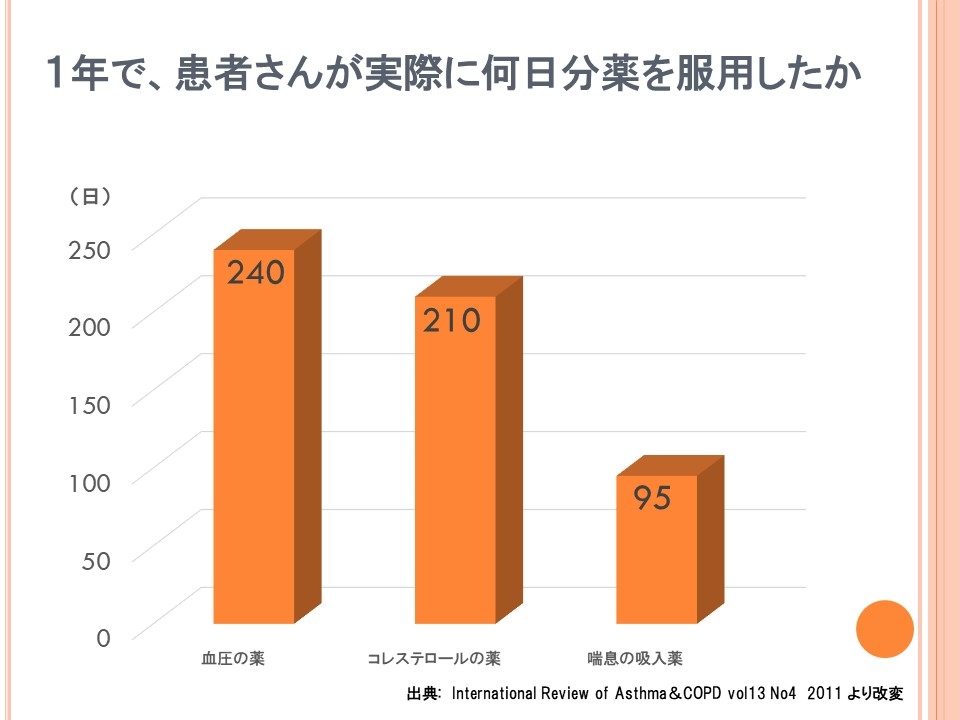
つまり喘息の患者さんは、同じ慢性疾患である高血圧や糖尿病の患者さんと比べ、治療を続けてくれる割合が非常に低いということになります。
ここで喘息治療でよくある日常の外来風景を、それぞれの心の中を代弁しながら見てみたいと思います(うちの外来の話、というわけではなく、あくまで一例です。こうじゃない展開も実際はたくさんありますので悪しからず)。
患者さん「最近咳がとまらないんです、以前から風邪ひくと咳が長引くんです」(また風邪ひいちゃったな、風邪ひくといつも厄介になるから早めに薬もらおう)
医師「なるほど、咳がとまらないんですね」(咳も長いし何度も繰り返してるから、風邪だけじゃないっぽいなあ)
診察、検査後
医師「喘息だと思います、吸入治療を始めてみましょう」(やっぱり、風邪の咳がこんなに長く続くはずないもんな)
患者さん「私、喘息なんですか。わかりました」(風邪だと思ってたのに・・・聞いてないよぉー)
治療後
患者さん「咳がだいぶ止まってきました」(やっと治ってきたよ。でも吸入治療って薬飲むのと違ってメンドくさいな・・・)
医師「良かったですね。喘息は治療を続けることが大事ですから、良くなってもやめないでくださいね」
患者さん「わかりました」(えっ、もう症状ないのにまだ止めちゃダメなの!?)「いつまで続ければいいんですか?」
医師「基本的にはずっと続けてください」
患者さん「・・・わかりました」(風邪かと思ってたのに喘息って言われて、症状何にもないのにこんなメンドくさいことずっと続けるなんて、やってられないよぉ・・・)
とまあ、こんな感じで患者さんの胸の内はもやもやしたまま、何度か通院した後に治療を止めてしまうパターンは少なくありません。
では、それって全部喘息の患者さんが悪いのでしょうか?
私は、喘息には特有の、治療を続けにくい病気としての特徴があるからではないかと思っています。
その原因を挙げてみます。
・吸入がいろいろとメンドくさい
やはり、吸入治療の煩わしさがまず挙げられます。
飲み薬と違い、アクションが多かったり、うがいを必要としたりと、まずは手数が多いことはデメリットです。
それでもしっかり使用して効果があれば使おうと思えるのですが、吸入はコツがいることが多く、このコツを知らないとうまく薬が気管支に届かないため効きません(そして、そのコツを教えてくれるところが非常に少ないのも問題です・・・)。
また、声がれや口内炎なども問題となりますが、これも避けるためのコツを教わったり、声がれのしにくい薬の種類に変えてもらったりしないと、吸入薬を使用している限り続いてしまいます。
症状が(正しい使い方ができずに)十分に改善しないにも関わらず、声がれや口内炎によって日常生活に支障が生じると、患者さんは当然吸入治療を止めようと考えてしまいます。
・喘息がいろいろとわかりにくい
風邪と喘息は全く異なる病気です。
しかし、どちらも咳をきたします。
また、喘息は風邪がきっかけで起こることも非常に多いです。
すると、喘息は「風邪がこじれてなるもの」と考えられてしまうことがあります。
風邪は治ったらそれで終わりなので、喘息も同様に治ったら終わりと考えられてしまうことがあるのです。
また幸か不幸か、治療を自己判断で止めてしまった後も、症状が悪化しないこともしばしばあります(悪化要因がなくなっていたり、治療による効果がしばらく続いたりするためです)。
それでもしばらく経ってから(場合によっては数年経ってから)、またその悪化要因にさらされることで症状が再発することもあります。
でも患者さんには、一旦治療を止めても(一時的にですが)悪くならなかったという成功体験が残っています。
すると悪くなったらまた治療をはじめて、良くなったら止めればいいやという考え方になりやすくなってしまうのです。
・喘息には数字がない
高血圧や糖尿病などは、その時の状態が数字で出てきて、患者さんもその数値を気にしてしっかりと治療を続けていこうとする意志が働きやすくなります。
一方、喘息にはそのような簡便な数値がありません(ピークフローという器具もありますが、患者さんによって適切な数値が違ったり、器具の使い方の巧拙で数値が変わったりと、うまく活用することはなかなか簡単ではありません)。
上のわかりにくさともつながりますが、患者さんが客観的に「良くなった」と感じる目安がなく、自分に起きた症状からのみでしか判断できなくなり、良くなったらやめてもいいかなと思ってしまいがちなのです。
と、このように喘息とは、どうしても患者さんが治療を続けにくい要素を多く抱えた病気なのです。
決して患者さんばかりが悪いわけではないと私は思います(医療者の関わりが非常に重要な病気ともいえます)。
それではいっそのこと、症状のないときは治療せずに、症状のある時だけ治療するという考え方はどうでしょうか。
でも、これに対する答えは、やはり基本的には「NO」です。
やはり「体質」で起こっている病気である以上、一見症状がないときにも気管支に軽い炎症は起こっている場合があります。
また小さな症状が起こっても、通院していない場合、多くは治療再開に至ることはありません(喘息は患者さんが自分の症状を過小評価しやすい病気です)が、その時には気管支の炎症はしっかり起きている状態になります。
そしてそのような状態が続くと、だんだんと炎症が固定化してしまい、症状が治りにくくなってしまいます(リモデリングと言います)。
またさらに悪いことにこの変化は遅いので、患者さんが症状が治りにくく悪くなっていくことに気づかずにいつのまにか進行し、治しにくくなってしまうことも起こります。
ですので、基本的にはできれば吸入治療を続けたほうがいいということの正しさは揺らぎません。
とは言っても現実問題、先ほど述べた声がかれる、口が荒れる、金がかかる、メンドくさいなど、吸入治療を続けることによるデメリットは確かにあります。
臨床家としてはここにも目を向けなければなりません。
「正解」だけ振りかざしても、実際の診療はうまくいかないのです。
となると、どこかで落としどころを探る必要が出てきます。
この落としどころに正解はなく、答えを出すのには悩ましいところなのですが、近年そのヒントとなる面白いデータも出てきています。
じらすようで申し訳ありませんが、長くなりましたのでそれに対する答えは、次回探っていこうかと思います。



