クリスマスも終わり、オミクロンに振り回された2022年もようやく幕を閉じようとしています。
しかし最後の最後まで当院はバタバタです・・・
寒くなってから、空気が乾燥してから、そしてコロナを含めた感染をきっかけとして、当院には日々、県内全域からなかなか治らない咳に悩まれる方からのご相談が絶えません・・・
新患の方のご予約がだいぶ先まで埋まってしまい、受診ご希望の方のご期待にお応えできないことも増えてしまっており、大変心苦しく思います・・・
急な症状にすぐに受診していただくのが難しい状態は、今の当院のキャパでは如何ともしがたく申し訳ないのですが(かかりつけの方の症状悪化はなるべく全て対応いたしますので遠慮なくご連絡ください!!)、少しでも多くの患者様を受け入れられるよういろいろとやりくりをしています。
外来受診枠を増設した際の1番早い情報源は当院LINE公式アカウントになりますので、ぜひご登録の上、最新情報をご確認いただければと思います!
そして発熱・感染症外来もここ最近は数十分で枠が埋まってしまう状況です(発熱・感染症外来は毎朝8:30頃にWeb上で枠を開放しています。詳しい運用はこちら)。
12月に入り、やはりコロナも増えてきていることが実感されます。
ただ、7波までとは明らかに違う光景が見られるようになりました。
そう。ここ2年間、来るぞ来るぞといって来なかったインフルエンザが、いよいよ出はじめてきたようなのです・・・
当院でも先週頃からインフルエンザ陽性の方が出てくるようになってきました。
また近隣の教育機関でも、いわゆる「クラスター」の状態となっているところがあるようです。
残念ながら、懸念していたこの状態、いよいよ現実のものとなりつつあるようです・・・
そこで今回は「コロナ」と「インフルエンザ」感染症、どこが似ていてどこが違うのか、少し考えてみたいと思います。
今回は皆さんが気になっているであろう、主に症状やその経過についての違いを考えてみましょう。
ここでは公に発表されているデータに、私の主観も織り交ぜてお話ししてみたいと思います。
症状について
やはり発熱、全身の筋肉痛や関節痛、頭痛、喉の痛みなどはどちらでもよく見られます。
ただやはりこちらのブログでもお話ししたように、インフルエンザは、突然発熱をはじめとした上記のような症状がいっぺんにでる典型的なパターンが多い印象です(日本感染症学会からも、インフルエンザの無症状感染は10%しかないとのデータがでています)。
一方コロナは、無症状に近い方からインフルエンザ以上に症状が激烈な方まで、幅広くいらっしゃいます(発熱のない方でインフルエンザ抗原が陽性になる例はあまりありませんが、コロナ陽性になる方は大勢いらっしゃいます)。
症状の出方も急な方からゆっくりといろいろな症状が出てくる方まで、やはりいろいろです。
とはいっても、症状で見極めることはやはり難しいです。
当院でも周囲にコロナ患者の方がいて、かつ症状が非常に軽い場合はコロナだけの検査を行うことがありますが、基本的に典型的な症状が出てきた場合は、周りの状況に関わらずインフル、コロナどちらも検査します(家にインフルエンザの方がいても、外からコロナをもらっちゃっていた方、実際にいらっしゃいました・・・)
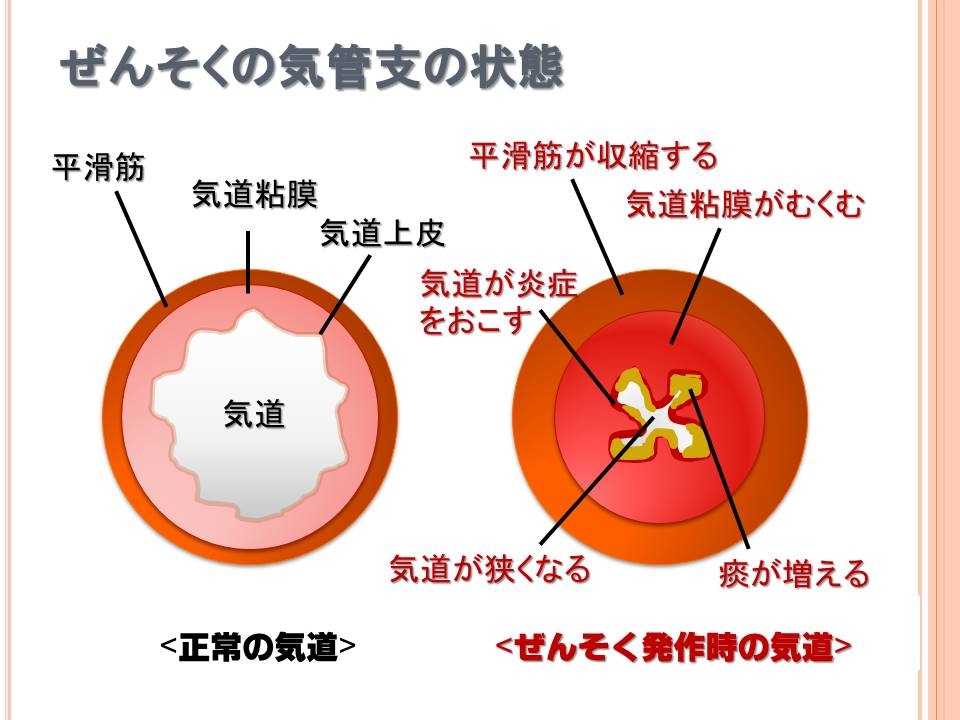
また喘息やCOPDなど、呼吸器の病気をお持ちでない方にも息切れが出ることがあるのが、コロナの特徴かと思います。
一方インフルエンザも咳は起こしますが、激しい息切れはあまり見ません(喘息、COPDなどが悪くなったり、インフルエンザに続いて最近の二次感染を起こしたときはその限りではありません)。
呼吸器にダメージが大きいのはやはりコロナだと思います(実際私が10年以上病院での呼吸器内科医として勤務していた間、純粋なインフルエンザウイルス肺炎は1人しか担当したことがありませんでしたが、コロナの肺炎はこの2年で少なくても30人は診ていると思います・・・)
オミクロンになって確かに肺炎の方は減りましたが、それでもまだまだいらっしゃるため、インフルエンザとはやはり違う病気なんだなというのが私の印象です。
ですので呼吸器系の重症化リスクはコロナの方が断然高いです。
また血栓症などもコロナの方がリスクが高いです。
ただインフルエンザも特に高齢者では命取りになることがあるので、どちらもワクチン、手洗い、必要時のマスクなどの感染対策は必要です(年明けのコロナワクチンはコチラで、インフルエンザワクチンはコチラで引き続き受け付けています)。
あとは、コロナの方が下痢が多い印象です。
また味覚嗅覚障害もコロナに多いのはご存知の通りです。
感染から発症までの期間について
次に症状が出るまでの期間ですが、こちらもインフルエンザよりコロナの方が幅広いという印象です(WHOも感染から発症までの期間はインフルエンザで1~4日、コロナで2~14日と報告しています)。
後遺症について
最後に後遺症ですが、ご存知のようにコロナにはさまざまな後遺症が起こります。
当院の特性もあるのでしょうが、やはり呼吸器系の症状(咳や息苦しさ)が何週間、場合によっては何カ月も続くケースが数多くいらっしゃいます。
一方インフルエンザにもコロナではないにせよ、咳などの症状が続く方はいらっしゃいます。
ただ、インフルエンザ後の長時間続く咳は、大半がいわゆる「感染」をきっかけとした喘息やCOPD、鼻炎の悪化が大半なのですが、コロナの場合はこれに加えて純粋な感染後遺症としての長引く咳が一定数いらっしゃり、診断、治療がより難しいという特徴を持っているように思います。
という訳で、楽しみな年末年始を前にしていよいよ現実味を帯びてきてしまった「フルロナ同時流行」、台無しにしないためにも必要な対策はしっかりとって、楽しく元気に過ごしましょうね!
それでは皆様よいお年を!