昨日は茅ヶ崎でも豪雨が降り、至る所で冠水していました。
いろんな仕事が全く終わらず、私は夜までクリニックに残って残業でしたが、豪雨の時間帯は排水口からコポコポ音が止まらず、いつ大逆流を起こすか、ヒヤヒヤでした・・・
幸いその後雨が弱くなり、音も収まったのでホッとしましたが、いつ起こるかわからない災害、いつ起きても対応できるように備えておくことは必要ですね。
さて、最近も発熱・感染症外来は残念ながら大盛況です・・・
コロナ、インフルエンザは落ち着きつつありますが、今年の夏は溶連菌やRSウイルス、手足口病など、いろいろな感染症が見られるのが特徴なようです。
そして、最近急激に増えているのがマイコプラズマ感染症です。
そういやなんか「マイコプラズマ」ってすごい名前じゃないですか?
何となく「プラズマ」が「ビビビッ」って出てきそうな・・・(笑)
肺炎なのに体力がそれほど落ちず、マスコミでも最近「歩く肺炎」として話題になっていますが、やはり世の中の皆さんに詳しく知られているものではないようです。
そこで今回は、マイコプラズマについて、そしてその対策について、少し詳しくお話ししてみようと思います。
マイコプラズマはいったい何者?
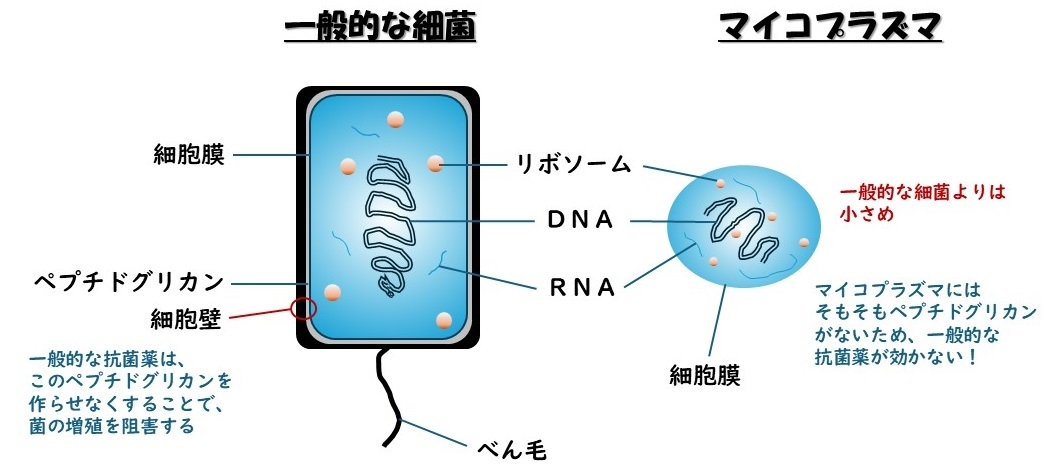
マイコプラズマは、細菌の一種でありながら、他の細菌とは異なる特徴を持っている菌です。
例えば、一般的な細菌には「細胞壁」という構造があるのですが、マイコプラズマにはそれがありません。
細菌をやっつけるのには通常「抗菌薬」を使います(巷では「抗生物質」とか、「抗生剤」とかと言われやすいものですが、厳密には正確ではない言葉ですので、ここでは「抗菌薬」で統一します)。
「抗菌薬」にはいろいろな種類があるのですが、この中で「細菌の細胞壁を壊す」ことで、細菌を殺す薬剤があります。
これらの薬剤は「ペニシリン系」とか「セフェム系」と呼ばれる薬剤で、臨床の場では非常に多く使われています。
ということは、細胞壁をもたないマイコプラズマにはそのような抗菌薬が全く効果がないということになります。
抗菌薬は本来、しっかり診察、検査をして、その結果導き出された(もしくは予想された)病原体に対し、適切な種類のものを使っていくことが必要なものです。
しかし残念ながら、「とりあえず抗生物質」という、あまり深く考えられずに抗菌薬が使用されているケースは少なくないというのが実情です(突き詰めると、感染症はめちゃめちゃ複雑であるということ、抗菌薬の種類も非常に多いこと、そしてそもそも感染症自体が薬による治療効果で良くなったのか、時間が経って勝手に治ったのかが結局良くわからず、治療している医師側にもフィードバックが非常に難しいという側面があることが、あまり興味を持ってもらえない原因なのかなって思っています)。
「とりあえず抗生物質」として出される抗菌薬がマイコプラズマに効果のないものだった場合、症状が治らず長引いてしまうことが少なくなく、治療の失敗が起きやすい肺炎であると言えるでしょう。
また、顕微鏡でも通常の細菌を観察する方法ではみることができないという特徴もあります。
「グラム染色」という、通常細菌を観察するために使う方法が使えないのです。
なぜならば「グラム染色」は細胞壁を染める方法だからです。
通常の細菌検査(痰の培養検査など)をしても、マイコプラズマは見えず、診断が簡単ではないのです。
加えて、マイコプラズマは「寄生をする菌」という点でも特徴的です。
つまり、人間の細胞に寄生し、その細胞から栄養を吸収して生き続けるため、マイコプラズマ感染症はしばしば慢性化しやすく、治療が長引くことがあるのです。
さらに、マイコプラズマは増殖が遅いという特徴もあります。
これにより、感染の初期段階では症状が現れにくく、診断が遅れることがあるのです(ただこの病状の進行の遅さが、マイコプラズマ感染症を他の急性細菌感染症と区別する一つのポイントにもなります)。
マイコプラズマはどんな症状?
症状も他の肺炎、気管支炎とは少し異なる特徴を持っています。
マイコプラズマの初期の症状は風邪に似ており、咳や喉の痛み、鼻水などが見られます。
しかし、普通の風邪と異なり、マイコプラズマ感染症の咳はその後徐々に悪化し、そしてしつこく続くことが多く、時には数週間にわたることもあります。
また、子どもたちの間では高熱が出ることが一般的ですが、大人ではあまり熱が上がらないことも少なくありません。
一方、他の肺炎、気管支炎に見られるような「痰」は少ないという特徴もあります。
その理由をお話ししましょう。
マイコプラズマは気管支に入り込むと、気道の上皮(表面)に感染し、上皮で増殖します。
そしてあまり奥深くまでは入り込みません。
上皮の奥に、痰を出す粘液腺があるのですが、通常の肺炎と異なり、マイコプラズマはここまで届きません。
ですので、あまり痰がでないということなります。
しかし一方、マイコプラズマが気道のより表面側で増殖することが、咳を悪化させやすい原因になります。
気道の表面には線毛という細かい毛がびっしりと生えており、異物が入ると、この線毛が異物を追い出そうと動きます。
しかし線毛の動きが弱くなると異物は気道にとどまってしまいます。
すると異物は気管支に刺激を与え続け、咳が止まらなくなります。
さらには、刺激による炎症が続くと、今度は気管支の上皮が傷ついて剥がれ落ちてしまいます。
すると、中から神経線維が露出してしまい、今度は異物が神経を直接刺激するようになってしまいます。
さらに先ほど書いたように、マイコプラズマは寄生性をもっているので、なかなか息絶えることがありません。
長い期間体内にとどまることで、咳の影響が長期化してしまうのです。
マイコプラズマは診断が難しい・・・
では、そんなマイコプラズマ、どのように診断するのでしょうか?
実はそれがなかなか難しいのです。

先ほどお話をした症状の特徴(乾いた咳が多い、痰が少ない、そして痰が少ない影響で聴診器から聴こえる呼吸の音がきれい)が判断材料となります。
またマイコプラズマはどちらかというと子供や若い方に広まりやすいと言われている感染症です。
子供や若い方で、病気を持っていないようなもともと元気な方が、上のような症状をきたしていたら、その可能性は高くなります。
またレントゲンやCTでもすこし他の肺炎とは違う特徴があるのですが、あまりにも専門的なので、ここでは飛ばしましょう(その都度医師に聞いてみてください)。
痰の検査など、培養検査では、先ほどお話をしたように通常の観察方法では見えないので、基本的には診断できません。
喉の粘液からDNAの解析を行う(コロナのPCR検査みたいなやつですね)検査もあるのですが、そもそも痰の少ないマイコプラズマは、菌が喉まで上がってこられず、偽陰性(感染しているのにマイナスと出てしまう確率)となりやすいとされています。
インフルやコロナみたいな迅速検査もあるにはあるのですが、特に大人ではやはり偽陰性となってしまうこと少なくなく、やはり決め手にはなっていないのが実情です。
採血で抗体検査をすることもできるのですが、結果がその日には出ないこと、感染したてだと数値が上がらないことがあることから、どちらかというと事後確認に使う検査です。
ということで、マイコプラズマの診断は、未だに医師の知識、経験とカンに頼る要素が大きいと言わざるを得ないのです。
どうやって治療するの?
先ほどお話をしたように、よく使われる「ペニシリン系」や「セフェム系」の抗菌薬は、マイコプラズマには全く効果がありません。
まず使われるのは「マクロライド系」の抗菌薬です(一般名で言うと「クラリスロマイシン」「アジスロマイシン」、商品名で言うと「クラリス」「クラリシッド」「ジスロマック」などです)。
ただ「マクロライド系」の抗菌薬はどちらかというと、「細菌の増殖を抑える」という、ややマイルドな効き方をするので、効果が出るのにやや時間がかかることがあります。
また粘膜が傷ついて上皮がはがれてしまっている状態の場合は、菌が除去できても上皮が再生されるまで咳が残ってしまうこともあり、状況によっては症状が良くなると実感できるまでに結構時間がかかることもあります。
この他にも「マクロライド系」が使いづらい場合(副作用が出る場合や、一度使ってみたものの効きが悪い場合など)は「テトラサイクリン系(「ミノマイシン」など)」や「キノロン系(「クラビット」や「ジェニナック」など)も使用することがあります(が、これらの抗菌薬をやたらと使ってしまうことは好ましくありません。その理由はこちら)
どうやって予防するの?
マイコプラズマは飛沫感染、つまり、感染者が咳やくしゃみをすることで、周りの人に菌を広めます。
特に学校や会社など、人が集まる場所は、感染が急速に広がりやすい環境です。
しかし、先ほどお話をしたように、症状が急には悪くならないので、最初は軽い風邪のような症状のことも多いのです。
そのような状態で「これくらいなら大丈夫だろう」と少し無理をして学校や会社に行ってしまう人がいると、その周りの人にどんどん広がってしまうという危険性があるのです。
また、咳エチケットとして、咳やくしゃみがある際には、マスクをしっかりとつけることを守りましょう。
マイコプラズマは私達医師が検査を駆使しても診断は簡単ではありません。
素人の方の症状からの判断ではまず無理です。
咳が出たら「マイコプラズマかもしれない」との認識をもって、周りへ気をつかっていただくようお願いします。
そして感染が少しでも疑われる場合には、無理に学校や仕事に行かず、自宅で休養を取り、感染を広げないようにすることが大切です。
咳の診断をつけるためにも、咳に詳しい医療機関に早めにかかることも大切でしょう。
そして予防としては、手洗いやうがいが基本で、これはあくまで一般的な風邪やコロナ、インフルエンザなどの対策と同様です。
ということで少し長くなってしまいましたが、マイコプラズマに関して少し詳しめに書いてみました。
咳がなかなか良くならない、だんだんひどくなってきた、というときは、是非こじらせる前に咳に詳しい医療機関にご相談ください!
最後に!
当院では9月から新しい料金あと払いシステム「クロンスマートパス」を導入します。
新システムでは、従来必要だった患者様の手数料負担がなくなります!
今まで、診察終了後のお待ち時間について多くのご意見を頂いておりましたが、ご登録いただくクレジットカードで支払いが完了しますので、お帰りまでのお待ち時間が大幅に短くなります!
もう当院では、皆さんへのアピール準備はばっちりです!

もう一度言います、
「手数料タダです!」
是非ご利用ください!



