この病気は昼間の眠気のみならず、
高血圧、糖尿病、心不全などの原因になります。
いびきや肥満、高血圧がある方は一度相談しましょう!
どんな病気?
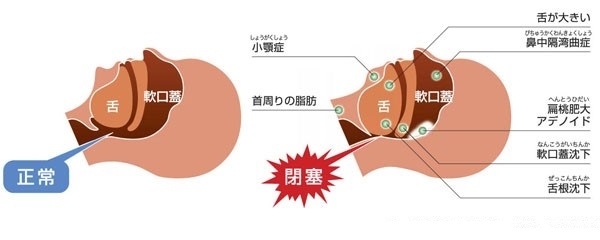
睡眠時無呼吸症候群は,主に眠っているときに舌の付け根が気道に落ち込んでしまうことで気道が閉じてしまい、一時的に呼吸ができなくなり止まってしまう「閉塞性」と、脳の呼吸中枢に異常がみられる「中枢性」に大きく分けられます。
頻度としては「閉塞性」が多くを占めます。そのまま呼吸がずっと止まって死んでしまうことはありませんが,1回に数秒から,長い人では2分も呼吸が止まってしまうこともあります。
またこのような10秒以上の呼吸停止,呼吸減弱が1時間に何回起こるかという数字が無呼吸低呼吸指数(AHI)と呼ばれる数値です.このAHIの数値が5回以上、もしくは一晩に30回以上無呼吸があると「睡眠時無呼吸症候群」と診断されます.
どんな症状が出るの?

呼吸が止まると酸素が運ばれなくなるので,全身の臓器が酸欠状態になります.
起きていればかなり苦しくなるような状態なのですが,この病気は寝ているご本人はあまり自覚のないことが多く,主にご家族がいびき,呼吸が止まるなどの様子を観察することで見つかることが多いです.
ただ熟睡はできていないので,ご本人にも昼間の眠気や仕事の効率低下,起きた時の頭痛などの症状があらわれます.
またこの状態が続くことで全身に負担がかかり,高血圧の悪化につながったり,脳卒中、心筋梗塞,糖尿病の発症,悪化リスクを増やしてしまいます(高血圧の方で、いろいろな降圧薬を飲んでいるにも関わらず血圧がなかなか下がらない場合は一度この病気を疑う必要があるとされています).
原因はなに?
肥満の方はこの病気の割合が高いです。
肥満になると、あご回りの脂肪が増加し、気道を周りから圧迫します。
もともと人間は睡眠時に脱力し、舌の付け根が落ち込みやすくなるため気道が狭くなりますが、肥満によりさらに狭くなると空気が通る際に狭いところが震えていびきが出現します。さらに狭くなると完全に通り道がふさがれて無呼吸を発症するようになります。
また肥満がなくてもあごの小さい方は、もともとの気道が狭いために無呼吸の状態になりやすいです。扁桃腺が腫れている場合や舌がもともと大きい方、鼻詰まりが強い場合(鼻中隔が曲がっていたり、鼻の通りが悪かったりするケースがあります)がこの病気の原因になることもあります。
どのように診断するの?
まずはご自身が睡眠時無呼吸かもと疑うことが大事です。
高血圧がある、最近太った、ご家族にいびきをしていると言われる、昼間に眠くなりやすいなどが気づくきっかけです。これを見つけ出す質問票なども参考になります。
診察では生活習慣、持っている病気、頭頸部の骨格などを調べます。
扁桃腺、鼻詰まりが問題になる場合は、手術により症状が改善するケースがあるのでこの場合は耳鼻科に診ていただきます。また睡眠薬や精神安定薬などを使用している場合は睡眠時無呼吸の原因となっている可能性があるので、減量や中止ができるかを検討します。
これらにより睡眠時無呼吸が疑われる場合は、まず簡易検査を行います。
この検査はご自宅で上腹部に機械のついたベルトを巻いてもらい、その機械につながる呼吸センサーを鼻に、酸素飽和度プローブを指につけていつものように寝てもらいます。これにより夜間呼吸が1時間に何回停止したり弱くなったりしているかを図ることができます。
この検査で高度な無呼吸(AHI40以上)を認めたらCPAP(シーパップ)という治療を考えます。
ここまでに至らない場合や、他の睡眠障害の可能性が疑われる場合は終夜ポリソムノグラフィ(PSG)という検査を行います。
この検査は呼吸停止だけでなく、脳波や眼球運動、筋肉の運動などもみることで睡眠のより詳しい状態を知ることができます。
このPSG検査は、病院に1泊入院をして行うことが多かったのですが、機器の開発により、この検査がご自宅でも行うことができるようになりました。
入院に際し仕事などを休む必要がないこと、患者さんの慣れている自宅での検査が可能であり検査結果と普段の睡眠の相関性が高くなること、また入院費用が掛からないため比較的安価で検査ができることが長所です(通常の閉塞性睡眠時無呼吸症候群では問題はありませんが、ある特定の無呼吸をきたす病気は在宅PSGでは診断できないので、診察の結果このような病態が考えられる場合は、入院下でPSGを行える施設にご紹介いたします)。
この検査でAHIが20以上あり、他の睡眠障害ではないと判断した場合には保険診療でCPAPを行うことができます。
※2026年6月より、高度な無呼吸がAHI30、終夜ポリソムノグラフィでCPAPが導入可能になるAHIが15に引き下げられ、より保険診療でCPAPを導入するハードルが下がります。
どうやって治療するの?
まず肥満がある場合はやせることが大事になります。
また上記のような薬剤が無呼吸の原因になっている場合はこれらの調整を試みます。
姿勢により大きく症状が異なる場合は寝るときの姿勢の矯正も選択肢の一つです。
また耳鼻科領域での手術が有効な場合は耳鼻科で対応していただきます。
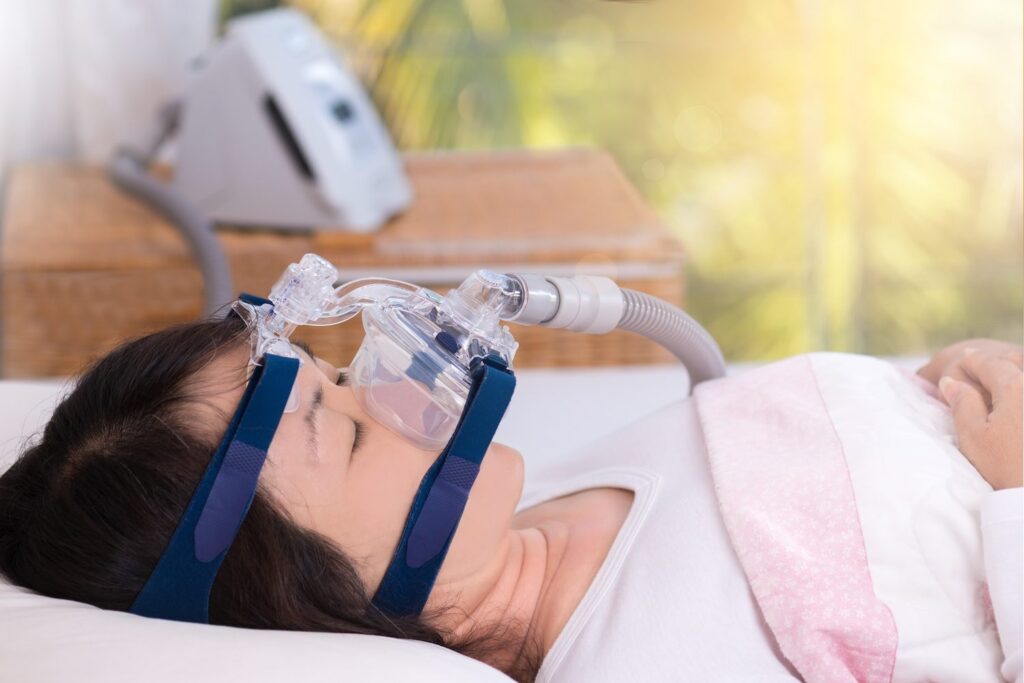
これらの検査によりCPAPが使用できる場合は,CPAPの治療を検討します。
CPAPとは、本体からホースでつながったマスクを鼻に付けて、本体から送られてくる圧力で塞がった気道を拡げることで無呼吸が起こらないようにする治療法です。
圧力は一定圧をかけるように設定する場合と、患者さんの状態に応じて機械が圧を自動的に調節してくれるモードに設定する場合があり、それぞれにメリットがあります。
CPAPの機械は使っている時間や圧の経過、無呼吸の状態などを記録しており、診察時はこの記録を参考にします。
治療を開始したのち、使用感とこれらの記録をみて、圧調整が必要な場合はCPAPをつけながらポリソムノグラフィ検査(PSG)を行う「タイトレーション」を行うこともあります。
またCPAPの保険適応に満たない方は、歯科による口腔内装具の適応も考えます。
当院では何ができるの?

当院に在籍する医師は、睡眠時無呼吸専門外来での診療経験を持つ医師が多く、数多くの無呼吸患者さんを治療してきました。
患者さんにとっては機械をつけて寝るということはインパクトの強いことであり、なかなかはじめは積極的に受け入れられない患者さんも少なからずいましたが、CPAP治療により劇的に無呼吸や眠気、高血圧、息切れの症状が改善するケースは少なくなく、「やってよかった」とおっしゃられる方が非常に多いです。
CPAPは圧が低すぎると効果が不十分になり、圧が高すぎると不快感が増し機械を長い時間使えません。
また圧が高すぎたり、マスクがうまくフィットしてできていないとマスクから漏れる空気が増え、これを誤検知することでうまく機械が圧設定できないケースもあります。
不適切な湿度設定により気道の乾燥を招き、喉の痛みや咳をきたしていることも実は少なからずあります。
他にも様々な要因が設定に関わり、これらを正しく、患者さんにとって最適な設定にすることには、治療する側に十分な経験と知識が伴うことが要求されるのです。
当院の院長は睡眠時無呼吸専門外来での豊富な経験を持ち、これらの治療に対するきめ細かい調整を行うことができます。
どこよりも患者さんの満足度の高いCPAP治療を目指して治療を行っております。
その他必要な方は耳鼻科や歯科などと連携をとりながらそれぞれの方に最適な治療法を提案しております。



